

大家好!好久不見,今天為大家介紹的是一篇于2021年9月14日發表于Nature Communications,題目為《Single-cell RNA sequencing of peripheral blood mononuclear cells from acute Kawasaki disease patients》。文中對急性川崎病(Kawasaki disease,KD)患者治療前后的外周血單個核細胞進行單細胞轉錄組測序,發現單核細胞是促炎介質的主要來源,可能是PBMC的治療靶點。并且作者揭示了治療前后B/T細胞的比例變化,并對克隆擴增情況進行了具體分析,為KD的發病機制和治療提供新見解。

研究背景
川崎病(KD)是一種可導致冠狀動脈病變(CALs)的兒童期急性、全身性發熱性疾病和血管炎。這種疾病主要影響5歲以下的兒童,已成為許多發達國家兒童獲得性心臟病的最常見原因。KD的病因仍不明確,診斷仍取決于主要的臨床特征,包括發熱、皮疹、結膜炎、口腔黏膜和四肢變化以及頸部淋巴結病變。由于KD的體征和癥狀類似于其他兒童發熱性疾病,及時診斷KD仍然具有挑戰性。發熱后前10天內給予大劑量靜脈注射免疫球蛋白(IVIG)是KD的標準治療,可顯著降低CAL率。但IVIG治療KD的機制尚不清楚。大約10%-20%的KD患者對IVIG耐藥,發生CAL的風險增加。最近,在嚴重急性呼吸綜合征冠狀病毒2(SARS-CoV-2)流行期間報道了一種新的兒童多系統炎癥綜合征(MIS-C)。盡管MIS-C和KD之間具有不同的流行病學和臨床特征,但兩種疾病均存在持續發熱和常見的皮膚粘膜表現。因此,在研究調查中迫切需要區分MIS-C和KD。
全基因組關聯研究(GWAS)已確定了一些有關KD的易感基因,包括ITPKC、CASP3、FCGR2A、CD40、MHCⅡ類在內的許多易感基因與免疫功能有關。盡管如此,50多年來,引發疾病的病原體仍存在廣泛爭議。各種病原體已被提出作為觸發因素包括超抗原毒素、EB病毒、冠狀病毒和逆轉錄病毒,但均未得到后續研究的證實。盡管病因尚不確定,但免疫系統的激活為其發病機制提供了重要證據。KD急性期血漿促炎細胞因子如腫瘤壞死因子(TNF)、白細胞介素(IL)-1β、干擾素(IFN)-γ水平升高。包括中性粒細胞和單核細胞在內的固有免疫細胞在外周血中升高,并在疾病早期在動脈壁中發現。外周血淋巴細胞的激活似乎也是KD發生的原因,盡管它們的作用仍存在爭議。此外,抗原特異性IgA漿細胞和CD8 + T細胞浸潤炎癥組織,意味著對通過呼吸道進入的細胞內病原體的免疫應答。
研究結果
結果(一):研究人員收集了7例急性KD患者來源的14份新鮮外周血標本(P1-P7),對于每例患者,在IVIG治療前發熱發作后第5天采集首次血樣。第2份樣本在完成IVIG治療和退熱后24 h獲得。然后使用10×Genomics平臺對從樣本中分離的PBMC進行scRNA-seq。通過QC的檢測細胞總數為84986個,其中IVIG治療前患者的34073個細胞,治療后的36225個細胞,健康對照的14688個細胞。作者還基于scRNA-seq文庫進行了單細胞B細胞受體測序(scBCR-seq)和單細胞T細胞受體測序(scTCR-seq)。
作者使用Seurat進行細胞聚類分析,并使用SingleR進行細胞注釋,發現scRNA-seq可以很好地捕獲組成PBMC的主要細胞類型,包括T細胞(CD3D、CD3E、CD3G,60.00%)、CD4 + T細胞(CD4,36.94%)、CD8 + T細胞(CD8A、CD8B,18.53%)、自然殺傷(NK)細胞(NCAM1或CD56、KLRB1、NKG7,5.44%)、B細胞(CD19、MS4A1或CD20、CD38,22.27%)、單核細胞(CD14、CD68, FCGR3A或CD16,9.60%)、髓樣樹突狀細胞(mDC)(CD1C,0.26%)、漿細胞樣樹突狀細胞(pDC)(LILRA4,0.18%)和造血干祖細胞(HSPCs)(CD34,0.12%)。與健康對照組相比,治療前KD患者顯示單核細胞和B細胞百分比增加,而T細胞和NK細胞百分比降低。
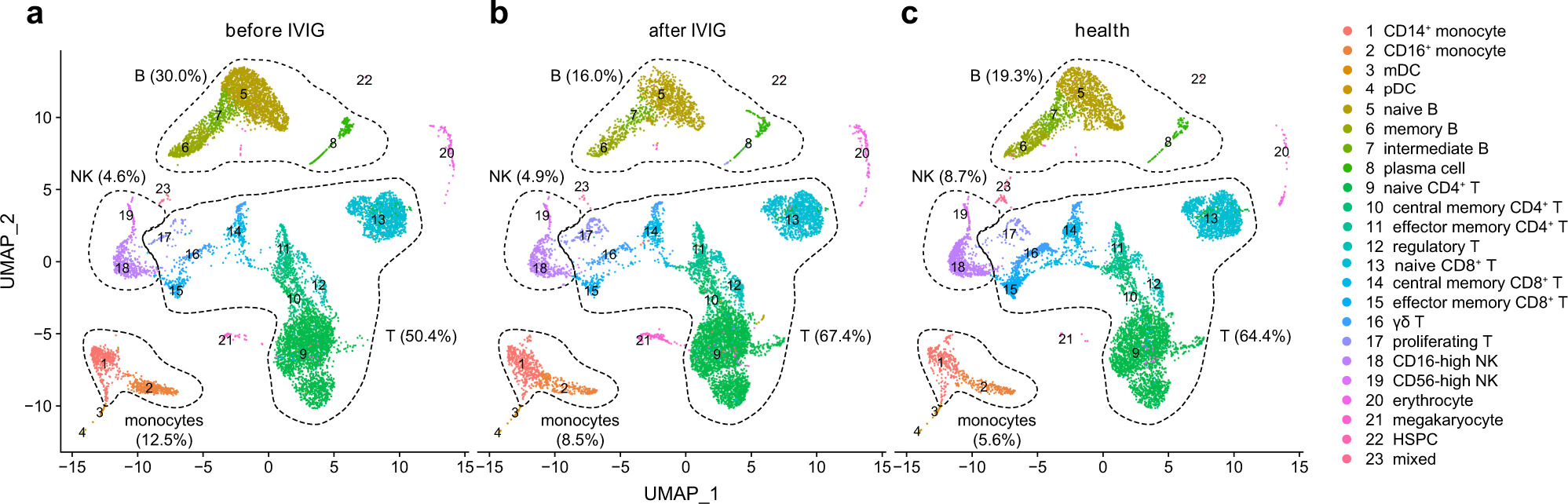
結果(二):作者在個體水平上比較了IVIG治療前后KD患者以及健康對照者每種免疫細胞類型的百分比(圖2a)。scRNA-seq數據表明,與治療后相比,治療前KD患者的B細胞百分比增加(P = 0.02),CD4 + T細胞百分比降低(P = 0.01)(圖2a)。此外,與健康對照組相比,KD患者治療前B細胞百分比顯著增加,治療后迅速恢復正常(圖2b)。scRNA-seq數據也顯示KD患者CD8 + T細胞百分比低于健康對照組,這也與之前的報告和流式細胞術結果一致。在急性KD中有報道NK細胞減少,在單細胞數據中可以觀察到NK細胞相似的趨勢,但由于scRNA-seq的樣本量較小,缺乏統計學顯著性(圖2a)。
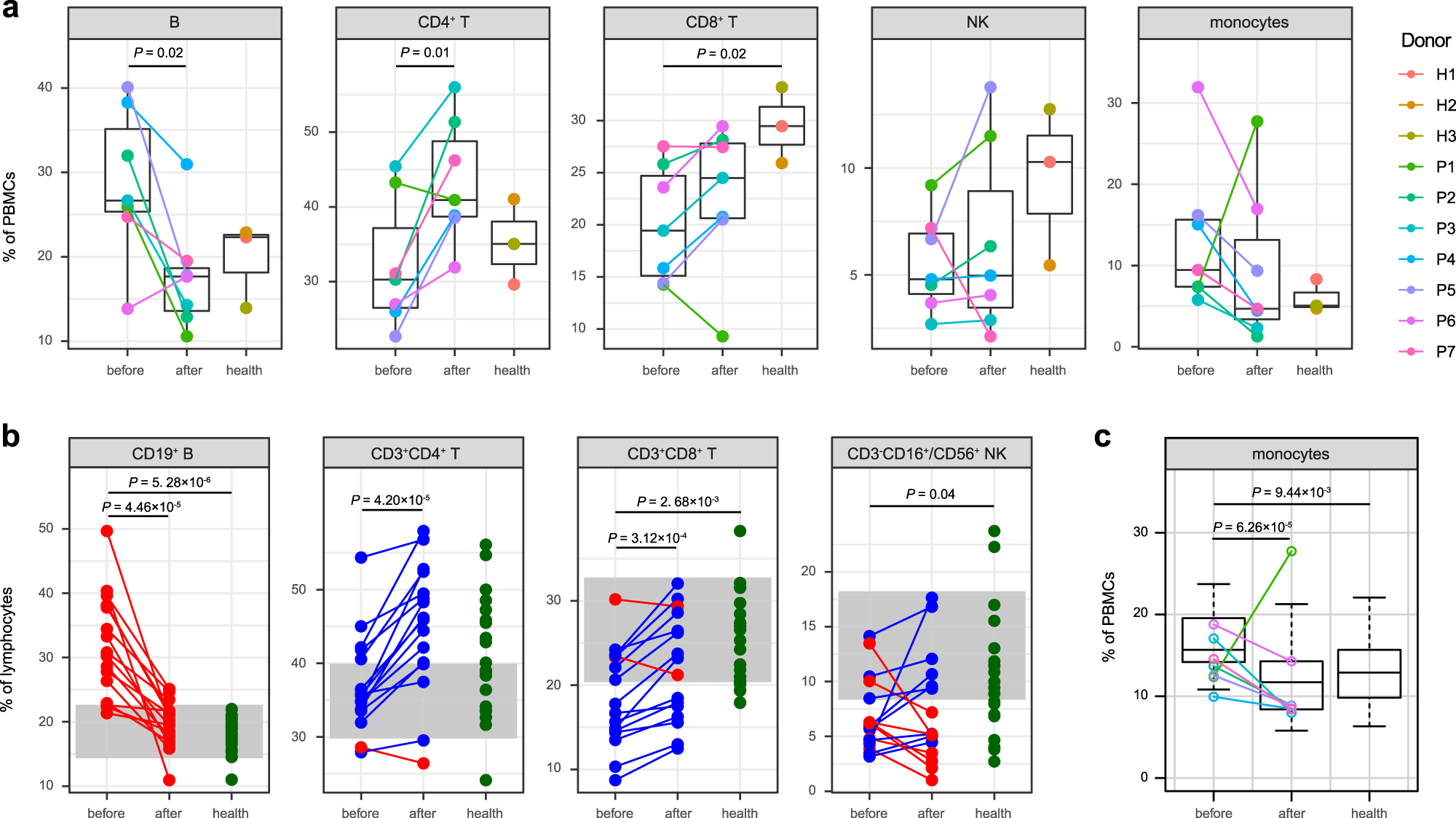
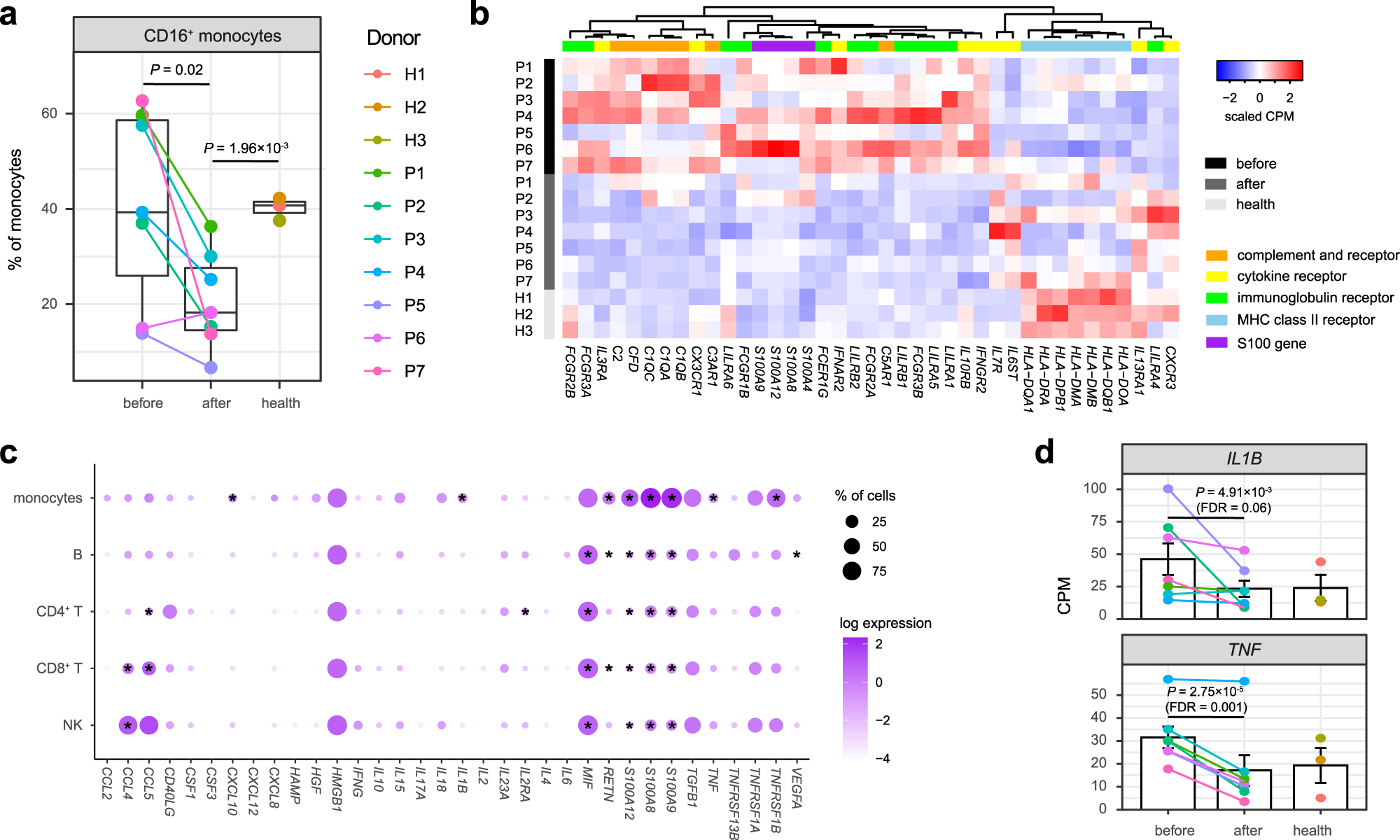
結果(三):然后作者開始解析每種細胞類型的異質性。IVIG治療后,患者的CD16 + 單核細胞百分比顯著降低,未發現治療前KD患者與健康對照組之間存在顯著差異(圖3a)。在所有PBMC群體中,最多的DEG(FDR < 0.05)來自單核細胞,通過GO分析發現它們顯著富集了S100蛋白、免疫球蛋白受體、細胞因子受體、補體和受體以及MHC II類受體(FDR < 0.05,圖3b)。S100A8、S100A9和S100A12主要由中性粒細胞和單核細胞表達,它們在一系列疾病中發揮促炎功能。與治療后和健康對照相比,這些基因在治療前顯著過表達(圖3b)。同樣,大多數編碼免疫球蛋白受體的DEG在治療前KD患者中過表達,包括FCGR3A、FCGR3B、FCGR2A、FCGR2B、FCGR1B和FCEG1G(圖3b)。作者發現大多數補體和受體的DEG在治療前上調,包括C1QA、C1QB、C1QC、C2、CFD、C3AR1和C5AR1(圖3b)。相反,與健康對照組相比,無論接受何種治療,KD患者中編碼MHC II類受體的大多數DEG均下調,包括HLA-DQA1、HLA-DQB1、HLA-DRA、HLA-DPB1、HLA-DMA、HLA-DMB和HLA-DOA(圖3b)。編碼細胞因子和趨化因子受體的DEGs的表達模式更多樣。雖然其中一些在治療前患者中過表達,包括IFNAR2、IFNGR2、IL3RA、IL10RB和CX3CR1,但其他一些在治療后患者或健康對照中過表達,包括IL7R、IL13RA1、IL6ST和CXCR3(圖3b)。
由于高細胞因子血癥是KD最重要的特征之一,因此作者對細胞因子進行研究發現,IL1B和TNF主要在PBMC的單核細胞中表達,并在治療前KD患者中上調(圖3d)。除S100基因外,單核細胞也是表達CCL2、CXCL10、CXCL8、HGF、IL15、IL18、RETN和TNFRSF1B的主要來源(圖3c)。盡管并非所有這些都可以在不同條件下檢測為DEGs,但隨著單核細胞豐度的增加,預期治療前KD患者中細胞因子的總量會升高。
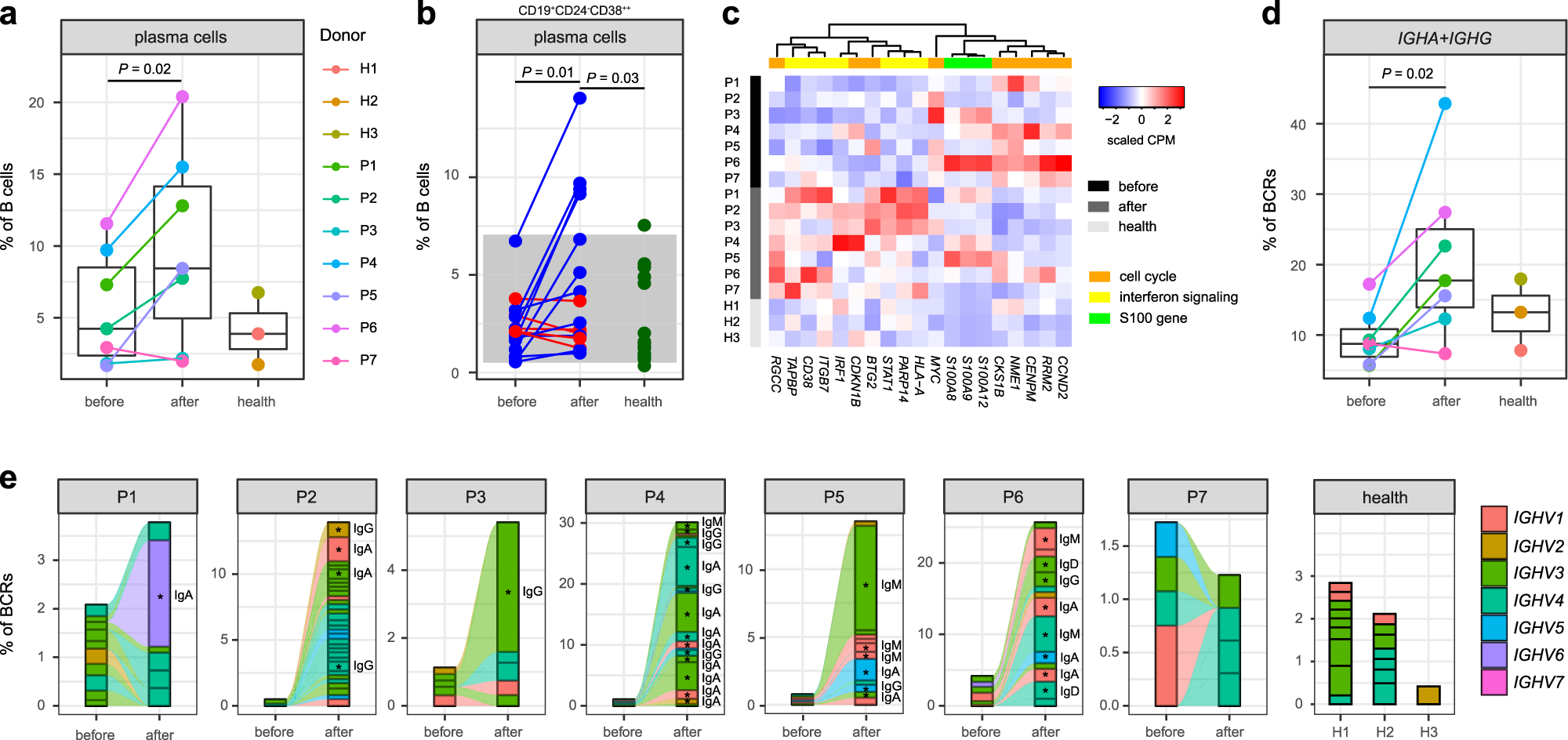
結果(四):在不同的B細胞亞群中,包括幼稚B細胞(MS4A1、TCL1A,62.73%)、記憶B細胞(MS4A1、CD27、IGHA1、IGHG1,17.27%)、漿細胞(CD27、CD38、IGHA1、IGHG1,6.24%)和介于幼稚細胞和記憶細胞之間的細胞(13.77%)。IVIG治療后,總B細胞中漿細胞比例較治療前增加。
盡管B細胞在所有PBMC細胞群中的DEGs最少,但DEGs富集在幾個有趣的功能類別中,包括細胞周期過程、干擾素信號通路和S100基因(圖4c)。與治療后患者相比,治療前KD患者中許多與細胞周期正相關的DEGs上調,如CCND2、RRM2、CENPM、NME1、CKS1B和MYC,而治療前患者中抑制細胞周期的DEGs下調,如BTG2和CDKN1B(圖4c)。這些表達模式與治療前B細胞豐度顯著增加一致。治療后多個干擾素應答基因上調,包括IRF1、STAT1、ITGB7、PARP14和CD38(漿細胞表達的細胞活化標志物)(圖4c)。與健康對照組相比,KD患者中S100A8、S100A9和S100A12的表達較高,但治療前后未發現顯著性(圖4c)。
IVIG治療后,IGHA和IGHG的百分比顯著升高,表明B細胞活化導致免疫球蛋白從IgM/IgD轉換為IgG/IgA的同種型轉換。除P7外,大多數患者治療后克隆性BCR(clonal size ≥3)的百分比與治療前相比顯著增加(圖4e)。基尼系數測定的BCRs克隆性在治療后KD患者中也顯著高于治療前患者和健康對照組。值得注意的是,除P7外,在每例治療后患者中,我們均可觀察到顯著的寡克隆擴增,其主要為IgA和IgG同種型。
結果(五):CD4 + T和CD8 + T細胞均由三個亞群組成(圖1):幼稚細胞(CCR7,SELL,70.41%)、中央記憶細胞(CCR7,SELL和S100A4共表達,12.04%)和效應記憶細胞(S100A4,6.54%)。記憶CD8 + T細胞也表達高水平的細胞毒性相關基因(GZMK、GZMB)。此外,還發現了調節性CD4 + T細胞(FOXP3,3.51%)、γδT細胞(TRDC,5.34%)和增殖T細胞(TYMS,2.15%)。雖然沒有觀察到急性KD期間CD4 + T細胞亞群的顯著變化(補充圖16),但作者發現幼稚細胞百分比顯著增加。與健康對照組相比,KD患者CD8 + t細胞中效應記憶細胞百分比降低,表明效應記憶細胞是PBMC中CD8 + T細胞減少的主要亞群。NK細胞包括兩個亞群,CD16-高細胞(FCGR3A,89.83%)和CD56-高細胞(NCAM1,KLRC1,10.17%)。治療后CD16高NK細胞百分比降低,與CD16 + 單核細胞的趨勢相似。
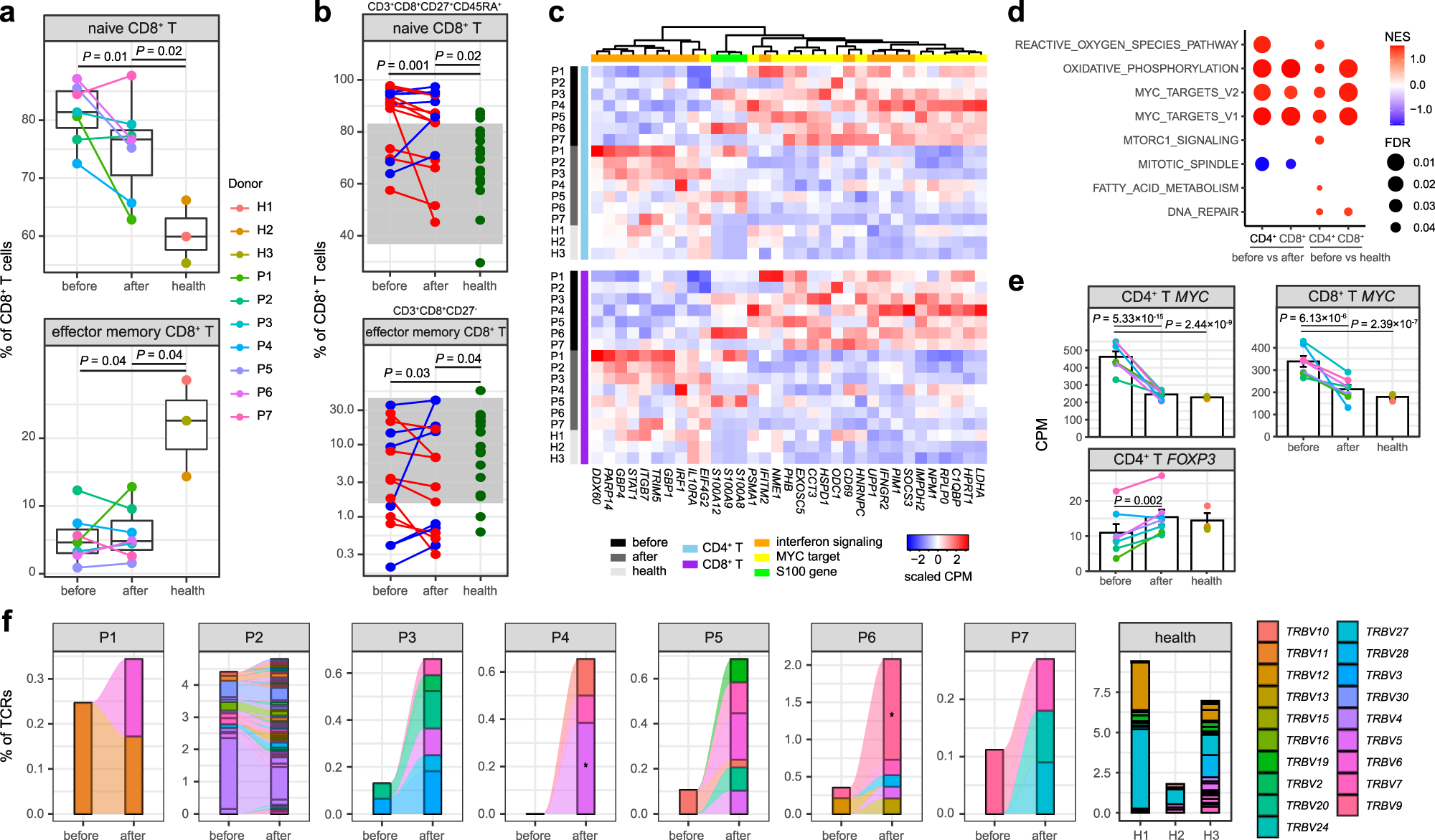
CD4 + 和CD8 + T細胞中的許多DEG具有與免疫應答和能量代謝相關的相似表達模式。雖然其中一些DEGs在治療前如IFNGR2、ITITM2和SOCS3上調,但其他DEGs在治療后上調,如STAT1、IRF1、GBP1、GBP4和IL10RA。與B細胞相似,KD患者所有這些淋巴細胞群中S100基因的表達均高于健康對照組(圖5c)。此外,基因集富集分析確定了CD4 + 和CD8 + T細胞中幾個標志性基因集的顯著協調變化(圖5d),相對于治療后患者和健康對照,治療前患者中氧化磷酸化和MYC靶標被強烈激活。
根據scTCR-seq數據,發現具有克隆性TCR(clonal size≥3)的T細胞富集了高表達GZMB的效應記憶CD8 + T細胞,表明細胞具有較強的細胞溶解活性。
總結
在這項工作中,作者以單細胞分辨率對急性KD患者的外周血單個核細胞(PBMC)進行了分析。發現單核細胞是促炎介質的主要來源,可能是PBMC的治療靶點。漿細胞和效應記憶CD8 + T細胞也參與KD,其在IVIG治療后B細胞受體(BCRs)和T細胞受體(TCRs)寡克隆擴增。研究結果顯示了KD發病機制和治療中每種細胞類型特有的整體和動態免疫反應。
參考文獻:
Wang, Z., Xie, L., Ding, G. et al. Single-cell RNA sequencing of peripheral blood mononuclear cells from acute Kawasaki disease patients. Nat Commun 12, 5444 (2021). https://doi.org/10.1038/s41467-021-25771-5